王润华医生的科普号
- 精选 腹股沟疝术后注意事项(成年人)
腹股沟疝手术后注意事项(成年人)1.切口护理方面:(1)手术当天:手术后膝下可垫软枕,使髋关节委屈,以松弛腹壁切口张力和减少腹腔内压力,利于切口愈合和减轻切口疼痛。全麻患者一般术后6小时可进易消化饮食,下床行走。局麻患者术后无恶心、呕吐等不适即可进易消化饮食,下床行走。(2)术后第1天:可自行下床散步、大小便(需用坐便器)。尿潴留留置导尿管患者术后第1天可间断夹闭尿管锻炼。以卧床休息为主,卧床时干毛巾将阴囊托起,预防阴囊水肿。手术后2-3天下腹部腹胀感,活动时切口疼痛明显,此乃正常现象。3天后疼痛感可明显减退。术后1-3月内因为补片存在,腹股沟区可能存在异物感,主要表现为活动时腹股沟或者阴囊区域疼痛。无需特殊处理,随时间推移,可自行消失。(3)出院时切口换药,返家后切口处请保持清洁干燥,手术后一周可自行揭除切口处敷料。出院后建议暂时不要洗澡,待至少1周后切口完全愈合才可以洗澡,最好使用淋浴。(4)有如下情况:疝囊大、发病时间长、复发疝、嵌顿疝、硬化剂注射史等患者术后3-5天左右出现腹股沟区或者阴囊肿胀甚至肿块的可能性较大。主要表现为腹股沟区肿块(医学名词:血清肿),无论站立或者平卧均存在,质硬,可能伴有坠胀感。无需紧张,可待其自行吸收,一般需要1-3月时间。部分患者皮下可能会残留条索状肿块,无需特别处理。手术后穿紧身内裤或疝气带可减轻血清肿的发生。2.饮食方面:(1)可增加乳制品、蛋、鱼肉等高蛋白质摄取,可促进伤口愈合。(2)每日水分摄取至少2000cc或多吃蔬菜水果,可预防便秘。(3)无特殊忌口,可正常饮食。3.日常生活方面:(1)突然咳嗽用力或活动时以手压住切口,可减轻腹部用力造成切口疼痛。(2)出院后先进行一般体力活动,逐渐增加活动量。三个月内避免腹压增加之活动:如剧烈咳嗽、用力解便、提重物、长时间上下楼梯、登山、骑脚踏车及跑步等剧烈运动。4.药物使用注意事项:一般医生会根据您的病情需要开出口服药。排便困难可使用开塞露协助。如有长期便秘,可口服用通便灵、乳果糖、舒泰清等药物,以保持大便通畅;有咳嗽者可口服化痰药;如有前列腺增生,需遵医嘱口服药物治疗,同时建议就诊泌尿外科。既往有心脏病、高血压、糖尿病等其他慢性疾病患者可正常用药。5.有下列情形请立即返诊:(1)发烧,切口红、肿、热、痛、异常分泌物等发炎现象;(2)持续性呕吐或切口剧痛;(3)男性患者若发现有阴囊不正常的肿大或有再发性腹股沟区肿块时等。6.门诊随访:出院后1-2周左右需门诊复查(孙中伟副主任医师专家门诊每周五,门诊三楼五诊区十二诊室)。专家简介:孙中伟,山东第一医科大学附属中心医院副主任医师,住院医师规范化培训外科基地教学主任,普外科专科培训基地教学主任。中国医师协会外科医师分会疝外科青年专家工作组专家委员,全国卫生产业企业管理协会疝和腹壁外科产业及临床研究分会理事会理事,中国研究型医院学会医学动物实验专委会委员,山东省健康管理协会疝与腹壁外科分会委员会常务委员,山东生物医学工程学会创面修复与整合医学专业委员会常务委员,山东省医学会疝与腹壁外科学组委员,山东省医师协会疝与腹壁外科医师分会委员,山东省老年医学学会胃肠外科微创专委会委员兼秘书,济南医学会疝与腹壁外科委员会副主任委员,济南市医师协会疝与腹壁外科医师分会副主任委员,《中华疝和腹壁外科杂志》通讯编委。发表SCI论文3篇,国内核心期刊论文10余篇,专著1部,国家专利4项,主持省级、市级课题3项,记功一次。本文系孙中伟医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
孙中伟 副主任医师 济南市中心医院 胃肠外科4.2万人已读 - 精选 阑尾粘液肿瘤
阑尾黏液囊肿较罕见,手术切除的阑尾标本中约0.43%属此。阑尾的成熟细胞主要是黏液细胞,在黏液细胞尚有功能时阑尾发生梗阻,分泌的黏液存在腔内使阑尾形似囊肿,待阑尾腔内压力增加至一定程度,黏膜失去功能,上皮细胞变扁形,就不再分泌,所以阑尾黏液囊肿大小一般不超过3.0cm×8.0cm。阑尾黏液囊肿发病率低,起病缓慢,腹痛为隐痛,无急性感染时,症状和体征似慢性阑尾炎,常难以诊断,体积较大时可在体检中发现完整、周围无粘连的椭圆形肿物。且阑尾黏液囊肿由阑尾病变而来,易误诊为常见的阑尾脓肿,误诊率达94.6%,CT及B超检查仍是阑尾黏液囊肿术前与其他病变鉴别的重要手段。 阑尾黏液囊肿病例中,约有10%为恶性型,属于真性肿瘤。囊肿破裂后可在腹膜上种植形成腹膜假黏液瘤。手术后容易复发,或者发生腹腔种植等恶性行为,一般不发生淋巴及血行转移,多数因肠梗阻或肾衰竭死亡。因此在手术中应特别注意防护,切除阑尾囊肿时应勿使其破裂,1.有人认为术中发现囊肿破裂,除切除阑尾黏液囊肿外,一定要彻底清洗腹腔,腹腔内可注入氟尿嘧啶,预防腹腔假黏液瘤的发生。2.有人认为应该行 包括阑尾或者右半结肠切除,全大网膜切除、双附件切除,术中、术后早期的连续腹腔热灌注化疗,这样才能早期控制腹膜假性粘液瘤,有希望提高腹膜假性粘液瘤的手术疗效,也可以在三月后进行再次手术及术中术后的腹腔热灌注化疗。 本文系孙静锋医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
孙静锋 副主任医师 南京医科大学第四附属医院 普外科1.3万人已读 - 精选 千奇百怪的胃神经内分泌肿瘤
出教授门诊,经常有患者拿着一份胃镜报告单,如临大敌地来看病,因为报告单上写着“胃神经内分泌肿瘤”的诊断。那麽,胃神经内分泌肿瘤该如何处理?可以说,在消化系统所有部位的神经内分泌肿瘤里面,胃神经内分泌肿瘤是最复杂,最难懂的一类。胃肠胰神经内分泌肿瘤是一类相对罕见,但发病率却在不断上升的肿瘤。其中,发生在胃的神经内分泌肿瘤有着与其他部位不同的特点,称得上是千奇百怪。胃肠胰神经内分泌肿瘤在病理上根据其分化和肿瘤细胞增殖程度的不同,可分为分化好的3级,即G1、G2和G3级神经内分泌瘤(NET)和分化差的神经内分泌癌(NEC);而分化好的胃神经内分泌肿瘤,除了分为G1、G2和G3级外,还要根据其背景疾病及发病机制的不同分为3型,即I型、II型和III型胃神经内分泌瘤。这3型胃神经内分泌肿瘤在发病机制、临床表现、诊断、治疗和预后方面又各具特点。复杂的分型正常胃粘膜里分布着三大类调节胃酸分泌的神经内分泌细胞,包括G细胞、ECL细胞和D细胞。其中G细胞可以分泌胃泌素,作用于ECL细胞,刺激ECL细胞分泌组胺,从而刺激胃酸分泌,同时持续升高的胃泌素也会刺激ECL细胞增生;D细胞则分泌生长抑素,抑制G细胞分泌胃泌素,从而抑制胃酸分泌。I型胃神经内分泌肿瘤是胃神经内分泌肿瘤中最常见的类型,约占70~80%,其发病机制为:各种原因(最常见的原因是自身免疫性)导致的慢性萎缩性胃炎基础上出现胃酸缺乏,反馈性引起胃窦部位的G细胞分泌过多的胃泌素,血中持续升高的胃泌素可促使分布于胃体或胃底的ECL细胞增生,进而瘤变,从而产生I型胃神经内分泌肿瘤。I型胃泌素瘤实质上是慢性萎缩性胃炎特别是自身免疫性萎缩性胃炎的继发性病变。(请参考我的文章:I型胃神经内分泌肿瘤如何发生的?临床特点是什么?)II型胃神经内分泌肿瘤较罕见,其发病也与血中胃泌素水平过高有关,但这种升高的胃泌素是来自于胃泌素瘤,胃泌素瘤是另一类神经内分泌肿瘤,好发于十二指肠和胰腺,这种肿瘤可以不受任何调控地分泌过多的胃泌素,这些异位产生的胃泌素一方面刺激胃酸过多分泌,造成胃壁肥厚,甚至多发溃疡,另一方面也能促使胃ECL细胞增生瘤变,这样基础上产生的胃神经内分泌肿瘤称为II型胃神经内分泌肿瘤,因此II型胃神经内分泌肿瘤实质上是在胃泌素瘤基础上继发的第二神经内分泌肿瘤。胃泌素瘤本身既可以是散发的,也可以是多发性内分泌腺瘤1型(简称MEN-1,一种由MEN-1基因突变引起的常染色体显性遗传性疾病)的一个组成部分。临床上导致II型胃神经内分泌肿瘤的胃泌素瘤绝大多数是MEN-1相关的胃泌素瘤。(请参考我的另一篇科普文章:什么是胃泌素瘤?什么是卓-艾综合征?)III型胃神经内分泌肿瘤与I型和II型的发病机制不同,与高胃泌素血症或其它胃基础疾病无关。临床特点各有千秋I型胃神经内分泌肿瘤往往是胃镜检查偶然发现的,表现为息肉样病变或者粘膜下肿物,直径多小于1厘米,病理分级多为G1 NET,好发于胃体或胃底,常合并自身免疫性萎缩性胃炎(这种胃炎的确诊需要检测血清壁细胞抗体和内因子抗体两个自身抗体)以及自身免疫性甲状腺疾病,并存在胃酸缺乏和高胃泌素血症。II型胃神经内分泌肿瘤胃镜下表现为胃底胃体黏膜的肥厚,水肿,甚至溃疡,以及在此基础上胃底体的多发大量息肉样或者粘膜下病变,病理分级多为G1和G2 NET。这类患者胃酸和胃泌素水平均明显升高。如果临床发现II型胃神经内分泌肿瘤,一定要进一步去寻找导致高胃泌素水平的胃泌素瘤在哪里(十二指肠或者胰腺),以及做垂体、甲状旁腺和肾上腺相关激素和影像检查,了解是否存在MEN-1。III型胃神经内分泌肿瘤与前面两型不同,III型无高胃泌素血症,胃镜下肿瘤常为单发,全胃皆可分布,直径多大于1厘米,呈息肉样、黏膜下肿物或溃疡型病变,病理分级可以为G1、G2、G3 NET。治疗和预后的天差地别I型胃神经内分泌肿瘤根据肿瘤大小、数量以及侵犯深度不同,主要通过胃镜下切除。由于自身免疫性萎缩性胃炎的不可逆,这种肿瘤会反复发生,因此需要长期内镜下随访,发现新病灶即再次切除,我常常用“收割麦子”来比喻这个过程。预后方面,I型胃神经内分泌肿瘤生物学行为非常惰性,转移率在1-3%之间,预后较好。I型胃神经内分泌肿瘤临床上最容易被过度治疗,包括全胃切除或者使用生长抑素类似物等等,这些治疗对于绝大部分病人是不需要的。II型胃神经内分泌肿瘤治疗的关键在于寻找到罪魁祸首胃泌素瘤,并予以手术切除。对于胃神经内分泌瘤本身,可以根据病变范围选择内镜下或者外科手术切除。如果未能寻找到胃泌素瘤或者胃神经内分泌瘤本身已经发生转移,则需要使用质子泵抑制剂和生长抑素类似物控制胃酸过多症状及抑制肿瘤生长。合并MEN-1的患者,则需要兼顾处理垂体、甲状旁腺、肾上腺等其他部位的肿瘤。预后方面,II型胃神经内分泌肿瘤发生转移的概率较I型高,约在10-30%左右。III型胃神经内分泌肿瘤除极少部分小于1厘米/G1级,仅仅侵犯粘膜下层者可采用内镜下切除,其余应该采取积极手术治疗,包括原发肿瘤切除以及淋巴结清扫。预后方面,III型胃神经内分泌肿瘤侵袭性相对前两种高,多侵犯胃壁深肌层,淋巴结转移以及肝转移均常见,因此,预后较前两者差。胃神经内分泌癌分化差,恶性度非常高,发现时多为进展期,患者生存期较短。治疗以手术和化疗为主。下图是我为2020版胃肠胰神经内分泌肿瘤诊治专家共识(广州)所做的胃神经内分泌肿瘤诊断流程图,供大家参考。本文系陈洁医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
陈洁 主任医师 复旦大学附属肿瘤医院 神经内分泌肿瘤中心4.7万人已读 - 精选 神经内分泌肿瘤怎么治疗?
好大夫在线:神经内分泌肿瘤的治疗是大家特别关心的一件事,请问神经内分泌肿瘤的治疗方法有哪些?陈洁教授:神经内分泌肿瘤的治疗手段包括内镜手术和外科手术治疗、放射介入治疗、放射性核素治疗、化学治疗、生物治疗、分子靶向治疗等。好大夫在线:各种治疗方法如何抉择?陈洁教授:选择何种治疗手段,取决于肿瘤的分级、分期、发生部位以及是否具有分泌激素的功能。首先要考虑是否可以手术治疗。对于局限性肿瘤,可以通过根治性手术切除;而对于进展期的肿瘤患者,部分也可以通过外科减瘤手术进行姑息治疗;对于只有肝脏转移的病人,可选择针对肝脏转移病灶的的局部治疗例如消融、血管栓塞等。然后,根据肿瘤的部位、功能状态、病理分级和肿瘤分期选择不同的药物。药物治疗的目标在于控制功能性神经内分泌肿瘤激素过量分泌导致的相关症状,以及控制肿瘤的生长。药物治疗包括化学治疗、生物治疗、分子靶向治疗。具体而言,传统的细胞毒化疗药物(药物在杀死肿瘤细胞的同时,对人体的正常细胞有一定的毒副作用)对于分化差的G3级神经内分泌癌依然是一线治疗,而生物治疗和靶向治疗是G1、G2级神经内分泌肿瘤的主要药物治疗。目前用于神经内分泌肿瘤生物治疗的药物主要是生长抑素类似物,包括奥曲肽和兰瑞肽;靶向药物包括哺乳动物雷帕霉素靶蛋白抑制剂依维莫司和受体酪氨酸激酶抑制剂舒尼替尼。好大夫在线:神经内分泌肿瘤的预后怎么样?陈洁教授:影响神经内分泌肿瘤预后的因素包括肿瘤大小、发病部位、分级、分期等。分化差的G3级神经内分泌癌生存期大概在10个月左右。分化好的G1、G2级神经内分泌肿瘤的进展通常比较缓慢,生存期为3年到20年不等。好大夫在线:随访应该怎么做?陈洁教授:神经内分泌肿瘤患者的随访与复查需要与医生密切沟通,由医生根据肿瘤大小、部位、分级与分期制定不同的复查与随访方案,常用的随访手段包括血清嗜铬素A检测、CT 、MRI和内镜等影像学检查。好大夫在线:神经内分泌肿瘤的诊疗为什么越来越倾向多学科会诊?陈洁教授:神经内分泌肿瘤是一个比较少见的疾病,很多临床医生对此认识不足,并且目前对于这个疾病明确有效的药物较少。多学科会诊或者说多学科团队显得尤为重要,这不仅仅能提高不同学科临床医生对神经内分泌肿瘤的认识,进而缩短神经内分泌肿瘤患者的确诊时间,而且能够将患者集中起来,为神经内分泌肿瘤的诊治提供更多临床经验,也能促使神经内分泌肿瘤的进一步研究。本文系好大夫在线www.haodf.com原创作品,未经授权不得转载。
陈洁 主任医师 复旦大学附属肿瘤医院 神经内分泌肿瘤中心2.2万人已读 - 精选 什么情况下需做肠镜检查?
一般出现下列情况需要做肠镜: 1,大便习惯发生改变,腹泻便秘交替, 2,血便,暗红色血便, 3,粘液脓便, 4,腹泻, 5,大便形状发生改变,如变细等, 6、腹部阵发性胀痛、绞痛等。
王润华 主任医师 贵州省人民医院 普外科4244人已读 - 医学科普 甲状腺功能亢进与减退的鉴别
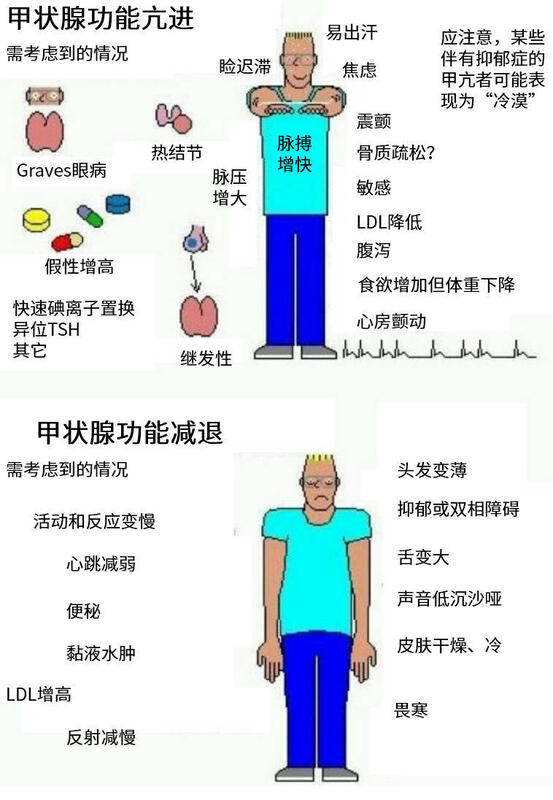 王润华 主任医师 贵州省人民医院 普外科1596人已读
王润华 主任医师 贵州省人民医院 普外科1596人已读





